
骨粗鬆症・がん治療中の方へ
お薬と歯科治療の注意点
〜 顎骨壊死(MRONJ)の予防と安全な治療のために 〜
顎骨壊死(MRONJ)ってなに?
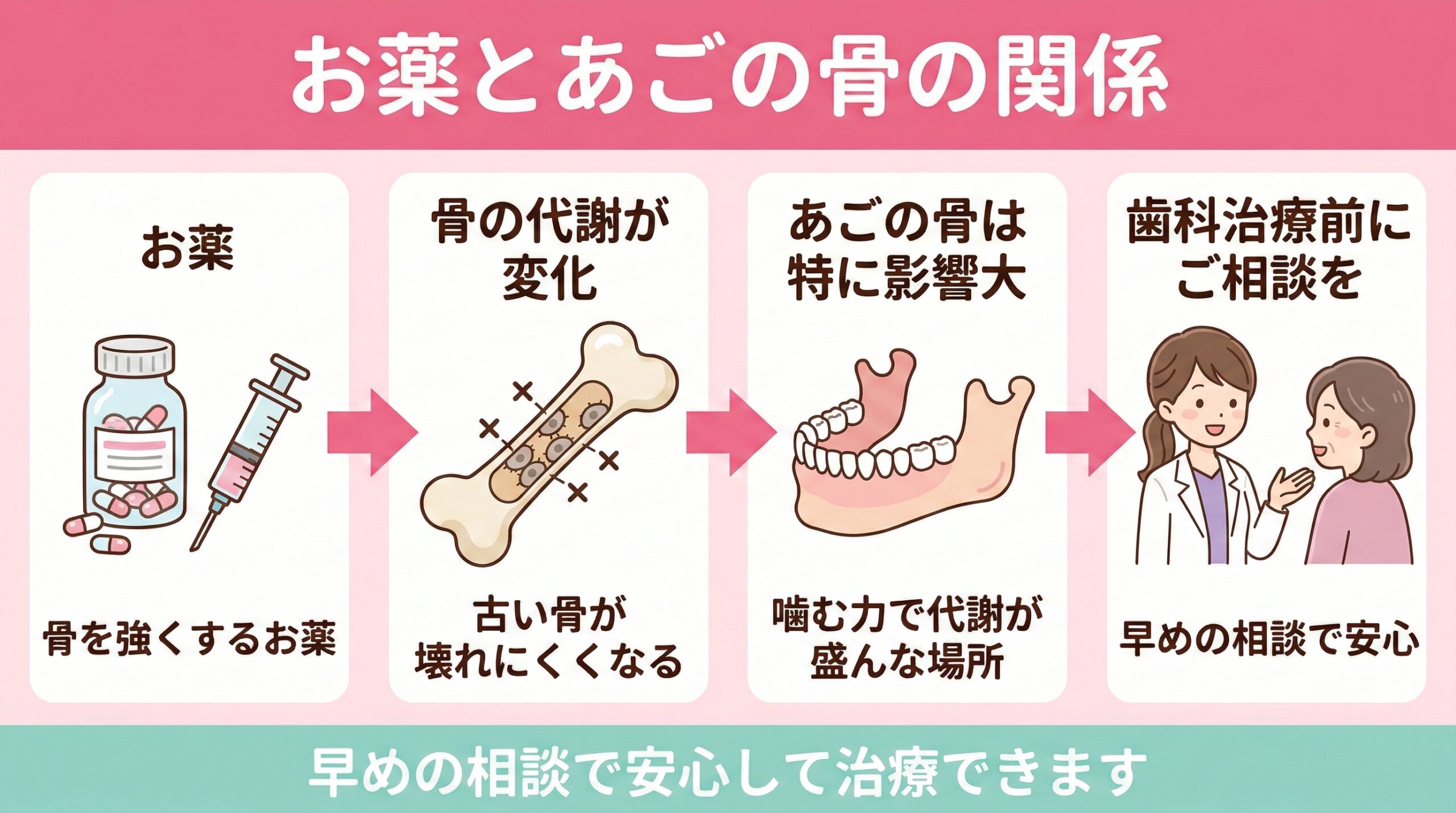
骨粗鬆症(こつそしょうしょう)やがんの治療で使われる一部のお薬には、骨を強くする大切な働きがあります。しかし、これらのお薬があごの骨の代謝に影響を与え、ごくまれにあごの骨が弱くなる「顎骨壊死(がっこつえし)」という状態が起こることが報告されています。
正式には「薬剤関連顎骨壊死・顎骨骨髄炎(MRONJ)」と呼ばれます。あごの骨は食事で毎日使われるため骨の代謝が活発で、お薬の影響を受けやすい部位なのです。
どんなお薬が関係するの?
主に以下のお薬が関連すると報告されています:
| お薬の種類 | 使われる病気 | 代表的なお薬 |
|---|---|---|
| ビスホスホネート系 | 骨粗鬆症、がんの骨転移 | ゾメタ、フォサマック、アクトネル、ボンビバなど |
| デノスマブ | 骨粗鬆症、がんの骨転移 | プラリア、ランマーク |
| 血管新生阻害薬 | がん治療 | ベバシズマブ(アバスチン)、スニチニブなど |
| その他 | 骨粗鬆症、がんなど | ロモソズマブ(イベニティ)、エベロリムスなど |
こんな症状に注意

以下のような症状がみられた場合は、早めにご相談ください:
- 歯やあごに痛みがある
- 歯ぐきが腫れている、赤くなっている
- 歯を抜いた後の傷がなかなか治らない
- 歯ぐきから膿(うみ)が出る
- 歯がグラグラする
- 唇のまわりにしびれ感がある
- 口の中に硬いもの(骨)が見えている
- 口内炎がなかなか治らない
予防のためにできること


お薬を始める前に
- むし歯や歯周病の治療を済ませておく
- 問題のある歯(予後不良歯)の処置を行う
- 歯科医師に現在の治療内容を伝える
お薬を使っている間は
- 定期的に歯科検診を受ける
- 毎日の丁寧なブラッシングを続ける
- 歯石の除去や入れ歯の調整を受ける
- 歯科受診時にお薬手帳を必ず持参する
くみ歯科クリニックの取り組み
くみ歯科クリニックでは、お薬を使用中の患者さまに対して以下の取り組みを行っています:
- お薬手帳の確認と使用薬剤の把握
- 処方医(かかりつけ医)との連携・情報共有
- リスク評価に基づいた慎重な治療計画
- 低侵襲な治療法の優先的選択
- 定期的な口腔内チェックと予防管理
- 患者さまへのわかりやすい説明と相談対応
よくあるご質問

いいえ、治療を受けることは可能です。ただし、お薬の種類や使用期間、治療内容によって注意すべき点が異なります。くみ歯科クリニックでは、処方医と連携しながら、適切な管理のもとで治療を進めます。まずはお気軽にご相談ください。
状況によって異なります。当クリニックでは、できるだけ抜歯を避ける治療法(根の治療など)をまず検討します。やむを得ず抜歯が必要な場合は、感染制御を徹底し、低侵襲な手技で慎重に対応いたします。最新のガイドラインでは、感染源の除去が重要とされています。
お薬の種類や使用目的によって判断が異なります。骨粗鬆症のお薬を使用中の場合は慎重に検討することが可能ですが、がんの治療で高用量のお薬を使用中の場合は避けることが推奨されています。詳しくは担当の歯科医師にご相談ください。
最新のガイドライン(JSOMS PP2023)では、「原則として抜歯時に薬剤を予防的に休薬しないこと」が提案されています。休薬による顎骨壊死の発症率低下のエビデンスは限定的であり、休薬中の原疾患(骨粗鬆症やがん)の悪化リスクも考慮する必要があるためです。ただし、個々の状況によって判断は異なりますので、処方医と歯科医師が連携して最適な方針を決定いたします。
発症頻度は使用するお薬や病気によって異なりますが、まれな副作用の一つです。過度に心配するよりも、定期的な歯科検診と適切な口腔ケアを行うことが最も効果的な予防策です。詳しくはかかりつけの医師や歯科医師にご確認ください。
📝 用語メモ
- 顎骨壊死(がっこつえし)
- あごの骨の一部が弱くなり、血液が十分に行き渡らなくなって骨の組織が壊死する状態。
- MRONJ
- Medication-Related Osteonecrosis of the Jaw の略。薬剤に関連して発生する顎骨壊死・顎骨骨髄炎の総称。
- ビスホスホネート系製剤
- 骨を壊す細胞(破骨細胞)の働きを抑え、骨を強くするお薬。骨粗鬆症やがんの骨転移に使用。
- デノスマブ
- 骨を壊す細胞の活性化を阻害するお薬。ビスホスホネートとは異なる仕組みで骨を守る。
- 医科歯科連携
- お薬を処方する医師と歯科医師が情報を共有し、協力して治療を進める体制のこと。
医学監修:医師 医学博士 森川洋匡
定義・診断基準
薬剤関連顎骨壊死(Medication-Related Osteonecrosis of the Jaw: MRONJ)は、AAOMS 2022年版ポジションペーパーにおいて以下の3項目を全て満たす場合と定義されている[1]:
- 抗骨吸収薬単独、または免疫調節薬や抗血管新生薬との併用による現在または過去の治療歴がある
- 顎顔面領域に8週間以上持続する骨露出、または口腔内・口腔外から骨を触知できる瘻孔が8週間以上認められる
- 顎骨への放射線照射歴がない、または顎骨病変が原発性がんや顎骨へのがん転移でない
JSOMS PP2023においても同様の基準が採用され、8週以内でも治癒傾向のない場合は診断可能とされている[2]。厚生労働省の令和7年3月改定マニュアルでは、名称を「薬剤関連顎骨壊死・顎骨骨髄炎」と拡大した[3]。
AAOMSステージ分類
| ステージ | 所見 | 症状 |
|---|---|---|
| リスクあり | ARA治療中、壊死骨なし | 無症状 |
| Stage 0 | 壊死骨の臨床的証拠なし、非特異的所見 | 非特異的症状・画像所見あり |
| Stage 1 | 露出壊死骨または瘻孔 | 無症状、感染なし |
| Stage 2 | 露出壊死骨または瘻孔 | 感染・炎症あり、有痛 |
| Stage 3 | 広範な壊死骨 | 病的骨折、口腔外瘻孔など |
病態生理と関連薬剤の作用機序
MRONJの正確な発生機序は未解明だが、骨代謝抑制、血管新生阻害、免疫変調、感染・炎症が関与するとされる[2,4,5]。顎骨は骨代謝が活発で、微小外傷や細菌感染に曝露されやすい。
主な原因薬剤
| 薬剤分類 | 代表例 | 投与経路 | 適応 | MRONJリスク |
|---|---|---|---|---|
| BP系(N含有) | ゾレドロン酸(ゾメタ) | 静注 | がん | 高(数%) |
| BP系(経口) | アレンドロン酸(フォサマック) | 経口 | 骨粗鬆症 | 低(0.05%以下) |
| 抗RANKL抗体 | デノスマブ(ランマーク) | 皮下注 | がん | 高(ゾレドロン酸と同程度) |
| 抗RANKL抗体 | デノスマブ(プラリア) | 皮下注 | 骨粗鬆症 | 低〜中(0.04-0.68%) |
| 抗血管新生薬 | ベバシズマブ等 | 静注 | がん | 単独でもリスク、AR併用で増 |
| スクレロスチン阻害 | ロモソズマブ(イベニティ) | 皮下注 | 骨粗鬆症 | 低(アレンドロン酸と同程度) |
FREEDOM trial およびその延長試験(10年間のフォローアップ)では、デノスマブ長期使用群で少数のMRONJ発症が報告されている[6]。近年、骨粗鬆症に対する低用量ARAの長期投与によるMRONJ症例が増加し、がん患者を上回る報告もある[2]。
また、BP製剤からデノスマブへの切り替え時に単回投与でMRONJが発症した症例が報告されており、薬剤変更時のリスクにも注意が必要である[7]。
リスク評価
局所リスク因子
- 侵襲的歯槽骨手術(抜歯が最多)
- 感染性歯科疾患(歯周病、根尖病変等)— PP2023で特に強調
- 解剖学的因子(下顎臼歯部、骨隆起部等)
- 不適合義歯、インプラント周囲炎
- 口腔衛生状態不良
全身的リスク因子
- 高齢(65歳以上)
- 糖尿病、自己免疫疾患、人工透析
- 併用薬(コルチコステロイド、抗血管新生薬等)
- 喫煙、飲酒、肥満
- 重度の貧血
厚労省令和7年改定マニュアルでは、糖尿病、人工透析、骨系統疾患、重度の貧血、肥満がリスク因子として明記された[3]。
管理戦略
治療前評価と予防的口腔管理
JSOMS PP2023では骨粗鬆症患者も全例歯科スクリーニング推奨。特に1年以上歯科未受診、かかりつけ歯科医なし、自覚症状ある場合は処方医からの積極的紹介が望まれる[2]。
歯科治療手技別の推奨対応
| 治療手技 | リスク | 低用量ARA(骨粗鬆症) | 高用量ARA(がん) |
|---|---|---|---|
| 抜歯 | 高 | 低侵襲手技、一次縫合、感染制御 | 原則回避。やむを得ない場合は専門医連携 |
| インプラント | 高 | 慎重適応(PP2023)[10] | 行うべきでない(PP2023) |
| SRP | 低〜中 | 推奨(口腔衛生維持に重要) | 非外科的は推奨 |
| 根管治療 | 低 | 推奨(抜歯回避のため) | 非外科的は推奨 |
| 保存修復 | 低 | 推奨 | 推奨 |
薬剤休薬(ドラッグホリデー)について
根拠:①低用量BP製剤の短期休薬によるMRONJ発症率低下のエビデンス不足、②休薬中の原疾患悪化リスク。3ヶ月の休薬は手術転帰と相関しないとの報告もある[8]。ただし、高用量デノスマブでは破骨細胞抑制からの回復に12ヶ月を要する可能性が示されている[9]。
確立されたMRONJのステージ別治療
| ステージ | 治療戦略 |
|---|---|
| リスクあり/Stage 0 | 進行予防、患者教育、定期検診、対症療法。抗菌薬短期投与考慮 |
| Stage 1 | 保存療法中心。外科的介入(壊死骨除去)も選択肢 |
| Stage 2 | 保存療法+抗菌薬。コントロール不良なら外科的治療 |
| Stage 3 | 外科的治療中心(広範壊死骨除去、再建手術等) |
AAOMS 2022では全病期で非外科的・外科的治療が許容される選択肢とされ、適切な症例選択による「治癒」を目指すアプローチが積極化している[1]。
主要ガイドラインの要点
JSOMS PP2023
- 疾患名をARONJからMRONJへ変更。ロモソズマブ・血管新生阻害薬も原因薬剤に追加
- リスク因子として「感染性歯科疾患の存在」を強調
- 予防的休薬:「原則として抜歯時にARAを予防的に休薬しないことを提案」
- 外科的治療の積極化:「治癒を目指せる」
- 歯科スクリーニング対象を骨粗鬆症患者全例に拡大
- 「医科歯科薬連携」の重要性を強調、薬剤師の関与を期待
AAOMS Position Paper 2022
- Stage 0含むステージ分類提示
- 治療前歯科スクリーニング、口腔衛生最適化、患者教育を強調
- 全病期で非外科的・外科的治療が選択肢
- 薬剤休薬:エビデンス決定的でなく症例ごと判断
厚労省 重篤副作用疾患別対応マニュアル(令和7年3月改定)
- 名称を「薬剤関連顎骨壊死・顎骨骨髄炎」に拡大
- ロモソズマブ、血管新生阻害薬、免疫抑制薬を原因薬剤に明記
- リスク因子に糖尿病、人工透析、肥満、インプラント周囲炎を追加
- 患者向けセクションを大幅拡充
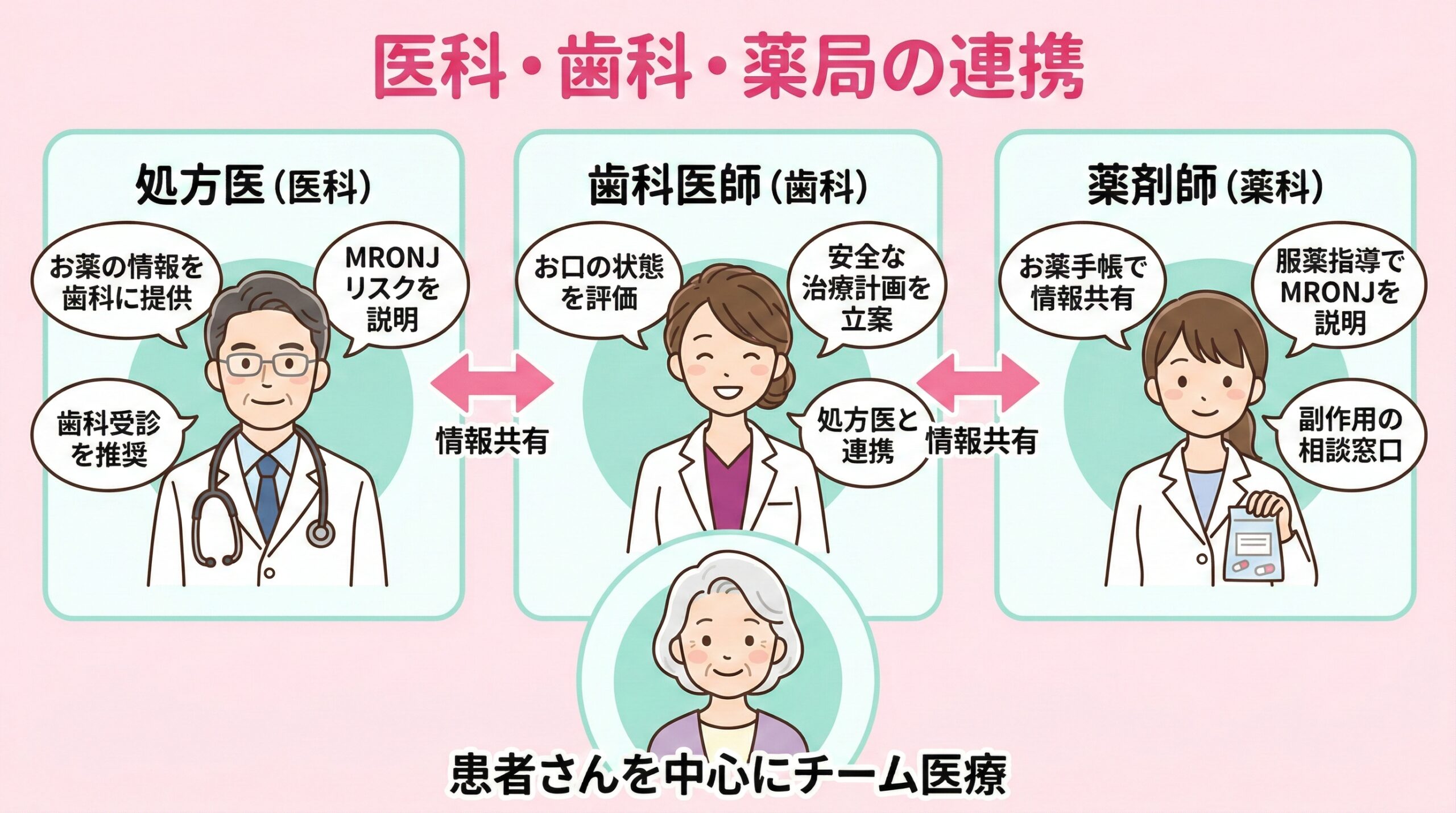
医科歯科薬連携の推進
JSOMS PP2023では3職種連携の重要性が強調されている[2]:
| 職種 | 役割 |
|---|---|
| 処方医(医科) | MRONJリスク説明、歯科受診推奨、情報提供 |
| 歯科医師 | ARA治療把握、口腔内評価、リスク特定、治療計画、MRONJ発症時対応 |
| 薬剤師 | 服薬指導時の情報提供、お薬手帳での共有支援、副作用相談対応 |
📚 参考文献
- Ruggiero SL, Dodson TB, Aghaloo T, et al. American Association of Oral and Maxillofacial Surgeons' Position Paper on Medication-Related Osteonecrosis of the Jaws—2022 Update. J Oral Maxillofac Surg. 2022;80(5):920-943. PubMed
- 岸本裕充, 萩野浩, 他. 薬剤関連顎骨壊死の病態と管理:顎骨壊死検討委員会ポジションペーパー2023. 日本口腔外科学会. 2023. PDF
- 厚生労働省. 重篤副作用疾患別対応マニュアル 薬剤関連顎骨壊死・顎骨骨髄炎(令和7年3月改定). PMDA
- Hellstein JW, Adler RA, Edwards B, et al. Managing the care of patients receiving antiresorptive therapy for prevention and treatment of osteoporosis: executive summary of recommendations from the American Dental Association Council on Scientific Affairs. J Am Dent Assoc. 2011;142(11):1243-1251. PubMed
- Scottish Dental Clinical Effectiveness Programme (SDCEP). Oral Health Management of Patients at Risk of MRONJ: Dental Clinical Guidance. 2017. SDCEP
- Bone HG, Wagman RB, Brandi ML, et al. 10 years of denosumab treatment in postmenopausal women with osteoporosis: results from the phase 3 randomised FREEDOM trial and open-label extension. Lancet Diabetes Endocrinol. 2017;5(7):513-523. PubMed
- Száraz D, Peřina V, et al. Case Report: single low-dose of denosumab as a trigger of MRONJ development in a patient with osteoporosis after bisphosphonate therapy. Front Oral Health. 2024;5:1473049. Frontiers
- Kim HY, Lee SJ, et al. Relationship between drug holiday of the antiresorptive agents and surgical outcome of MRONJ in osteoporosis patients. Sci Rep. 2022;12:11783. Nature
- Doi K, et al. Drug holiday of high-dose denosumab and recovery from osteoclast inhibition using immunohistochemical investigation. J Stomatol Oral Maxillofac Surg. 2023;124(4):101409. PubMed
- Dental Implant Failure and MRONJ Related to Dental Implants in Patients Taking Antiresorptive Therapy for Osteoporosis: A Systematic Review and Meta-Analysis. J Am Dent Assoc. 2025. PubMed
医学監修:医師 医学博士 森川洋匡
最終更新日:2026年2月28日
